Nhồi máu cơ tim: Cập nhật tiêu chuẩn chẩn đoán
Nhồi máu cơ tim là một trong những bệnh lý tim mạch gây nhập viện và tử vong hàng đầu hiện nay. Các tiêu chuẩn chẩn đoán nhồi máu cơ tim được cập nhật hiện nay giúp chẩn đoán sớm nhồi máu cơ tim, tạo điều kiện cho bệnh nhân được điều trị tích cực, kịp thời. Chẩn đoán và điều trị kịp thời có ý nghĩa sống còn đối với bệnh nhân nhồi máu cơ tim. Theo Hiệp hội Tim mạch Hoa Kỳ (AHA), việc tái thông mạch vành bị tắc trong vòng vài giờ đầu sau khi khởi phát triệu chứng giúp giảm thiểu tổn thương cơ tim và cải thiện tiên lượng đáng kể [tham khảo: acc.org, ahajournals.org].
1. Phân biệt các loại nhồi máu cơ tim
Hội chứng mạch vành cấp (HCVMVC) là một biến cố nghiêm trọng của bệnh lý mạch vành, là một trong những nguyên nhân hàng đầu gây tử vong tim mạch. Cơ chế của hội chứng mạch vành cấp là sự không ổn định của các mảng xơ vữa trong động mạch vành, các mảng xơ vữa này bị nứt vỡ ra. Nếu sự nứt vỡ lớn và hình thành cục máu đông ồ ạt lấp toàn bộ lòng mạch, sẽ dẫn đến nhồi máu cơ tim cấp có đoạn ST chênh lên hay còn gọi là nhồi máu cơ tim xuyên thành. Nếu sự nứt vỡ nhỏ hơn và cục máu đông hình thành chưa gây tắc động mạch vành hoàn toàn sẽ gây ra nhồi máu cơ tim không ST chênh lên và đau thắt ngực ổn định. Các yếu tố nguy cơ gây bệnh bao gồm tăng huyết áp, rối loạn lipid máu, hút thuốc lá, đái tháo đường, tiền sử gia đình mắc bệnh tim mạch sớm, béo phì, ít vận động và căng thẳng [tham khảo: Medscape].
Nhồi máu cơ tim không ST chênh lên và đau thắt ngực không ổn định được gọi chung là hội chứng mạch vành cấp không có ST chênh lên. Hai bệnh lý này có sự tương đồng về triệu chứng lâm sàng và điện tâm đồ. Sự khác biệt là nhồi máu cơ tim không ST chênh lên khi xét nghiệm phát hiện có sự tăng các dấu ấn sinh học cơ tim trong khi đau thắt ngực ổn định thì không có.
Nhồi máu cơ tim cấp có ST chênh lên và nhồi máu cơ tim không có ST chênh lên khác biệt về tiêu chuẩn chẩn đoán, cách tiếp cận, các yếu tố thời gian và phương thức điều trị. Theo khuyến cáo của Hội Tim mạch học Việt Nam, NMCT ST chênh lên cần được tái tưới máu mạch vành càng sớm càng tốt, lý tưởng nhất là trong vòng 90 phút kể từ khi bệnh nhân đến bệnh viện (cửa - bóng) [tham khảo: vnah.org.vn].
Nhồi máu cơ tim do nhiều nguyên nhân khác nhau gây ra, trong đó phổ biến nhất là do xơ vữa động mạch vành. Các nguyên nhân ít gặp hơn bao gồm co thắt mạch vành, tắc mạch do huyết khối hoặc thuyên tắc, viêm mạch máu và các bệnh lý tim mạch khác [tham khảo: PubMed].
2. Tiêu chuẩn chẩn đoán NMCT không ST chênh lên
2.1. Đặc điểm lâm sàng
- 2.1.1. Đặc điểm bệnh nhân: Bệnh nhân nhồi máu cơ tim không có ST chênh lên thường có tuổi cao hơn, tỷ lệ đái tháo đường, tăng huyết áp, rối loạn lipid máu cao hơn so với bệnh nhân nhồi máu cơ tim có đoạn ST chênh lên. Tuổi tác và các bệnh lý nền làm tăng nguy cơ xơ vữa động mạch vành, từ đó làm tăng khả năng xuất hiện NMCT không ST chênh lên.
- 2.1.2. Triệu chứng cơ năng: Bệnh nhân sẽ có triệu chứng điển hình là đau ngực kiểu động mạch vành. Cơn đau thường xuất hiện sau gắng sức nhưng cũng có thể xuất hiện cả khi nghỉ ngơi. Tính chất đau là đau thắt, bóp nghẹt sau xương ức, có thể lan lên vai trái, lên cằm và cả hai vai, thường kéo dài trên 20 phút. Đau ngực là triệu chứng quan trọng nhất gợi ý NMCT, tuy nhiên cần phân biệt với các nguyên nhân gây đau ngực khác như đau do bệnh lý tiêu hóa, hô hấp hoặc thần kinh cơ.
- 2.1.3. Khám lâm sàng: Tuy ít có giá trị chẩn đoán xác định bệnh nhưng khám lâm sàng có vai trò quan trọng trong chẩn đoán phân biệt (phân biệt với các bệnh lý như viêm phế quản, viêm màng ngoài tim, viêm khớp ức sườn,…), đánh giá các yếu tố nguy cơ, biến chứng,… Khám lâm sàng giúp bác sĩ có cái nhìn tổng quan về tình trạng bệnh nhân và đưa ra các quyết định điều trị phù hợp.
2.2. Cận lâm sàng
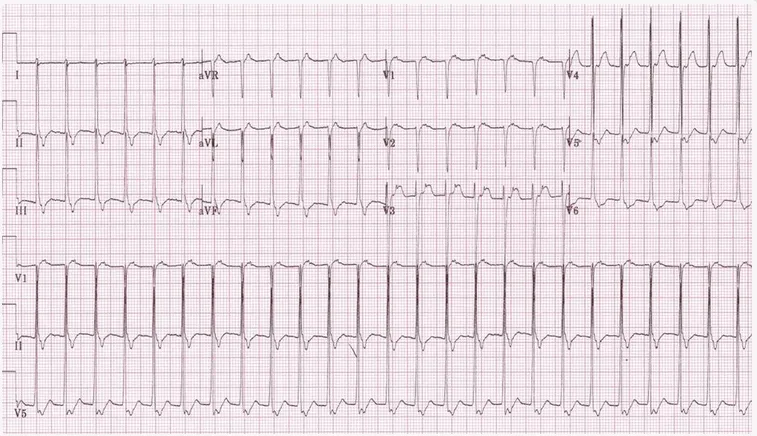
- 2.2.1. Điện tâm đồ: Hình ảnh điện tâm đồ thường thấy nhất trong cơ đau ngực là đoạn ST chênh xuống, T âm nhọn, đảo chiều, ST có thể chênh lên thoáng qua. Tuy nhiên, có tới 20% bệnh nhân không có sự thay đổi tức thì trên điện tâm đồ, do đó phải đo điện tâm đồ nhiều lần. Điện tâm đồ là một công cụ chẩn đoán quan trọng, nhưng cần kết hợp với các xét nghiệm khác để đưa ra chẩn đoán chính xác.
- 2.2.2. Các chất chỉ điểm sinh học cơ tim: Xét nghiệm các chất chỉ điểm sinh học giúp phân biệt đau thắt ngực không ổn định và nhồi máu cơ tim cấp không có ST chênh lên. Tuy có triệu chứng lâm sàng và điện tâm đồ tương tự nhau, nhưng trong nhồi máu cơ tim không có ST chênh lên có sự tăng dấu ấn sinh học cơ tim trên xét nghiệm còn đau thắt ngực không ổn định thì không có.
Các chất chỉ điểm sinh học cơ tim có thể được sử dụng trong chẩn đoán và tiên lượng hội chứng mạch vành cấp bao gồm như: CK-MB. myoglobin, H-FABP, các Troponin T và I. Trong đó, Troponin T (TnT) và Troponin I (TnI) là hai men đặc hiệu cho tim, khi tế bào tim bị tổn thương, các protein này sẽ được giải phóng vào máu. Troponin tăng từ giờ thứ 3 của nhồi máu, đạt nồng độ đỉnh sau 24-48 giờ và trở về bình thường sau 7-10 ngày với Troponin I và 10-14 ngày với Troponin T. Troponin là xét nghiệm quan trọng nhất để chẩn đoán NMCT, và mức độ tăng của troponin có thể giúp đánh giá mức độ tổn thương cơ tim.
Dựa vào xét nghiệm chất chỉ điểm sinh học Troponin, hai phác đồ được sử dụng hiện nay để chẩn đoán hội chứng mạch vành cấp không ST chênh lên là phác đồ 1 giờ và phác đồ 3 giờ.
* Phác đồ 3 giờ nhằm tiếp cận hội chứng mạch vành cấp không ST chênh lên dựa trên sự thay đổi chất chỉ điểm sinh học cơ tim
* Phác đồ 1 giờ dựa trên xét nghiệm Troponin siêu nhạy hs-cTn để **chẩn đoán nhồi máu cơ tim** cấp không ST chênh lên hoặc để loại trừ.
- 2.2.3. Siêu âm tim: Siêu âm tim giúp đánh giá chức năng thất trái, rối loạn vùng và các bệnh lý thực tổn van tim kèm theo, đồng thời giúp chẩn đoán phân biệt với các bệnh lý gây đau ngực khác. Siêu âm tim là một công cụ hữu ích để đánh giá chức năng tim và phát hiện các bất thường cấu trúc có thể gây ra các triệu chứng tương tự NMCT.
- 2.2.4. Nghiệm pháp gắng sức: Chỉ thực hiện ở các bệnh nhân có lâm sàng không điển hình, nguy cơ thấy, không có thay đổi trên điện tâm đồ và đã điều trị ổn định sau 5 ngày. Khi đã có chẩn đoán chắc chắn là hội chứng mạch vành cấp không có ST chênh lên thì không nên làm các nghiệm pháp gắng sức do tính chất bất ổn của bệnh. Nghiệm pháp gắng sức có thể gây ra các biến chứng nguy hiểm ở bệnh nhân HCVMVC, do đó cần được thực hiện thận trọng và chỉ khi cần thiết.
- 2.2.5. Chụp động mạch vành: Được chỉ định ở các bệnh nhân có nguy cơ cao để thực hiện can thiệp động mạch vành nếu cần thiết. Chụp động mạch vành là tiêu chuẩn vàng để chẩn đoán bệnh mạch vành và xác định vị trí, mức độ tắc nghẽn của động mạch vành.
3. Tiêu chuẩn chẩn đoán NMCT cấp có ST chênh lên
3.1. Đặc điểm lâm sàng
- 3.1.1. Đặc điểm bệnh nhân: Những bệnh nhân có nguy cơ cao bị nhồi máu cơ tim cấp có đoạn ST chênh lên gồm những bệnh nhân có đau thắt ngực không ổn định hoặc có nhiều yếu tố nguy cơ mắc bệnh mạch vành như: thừa cân, béo phì, hút thuốc lá, ít vận động thể lực, có tình trạng stress, mắc các bệnh mạn tính như tăng huyết áp, đái tháo đường, rối loạn lipid máu. Bệnh thường xuất hiện ở nam trên 45 tuổi và nữ trên 55 tuổi, tần suất xuất hiện cao vào buổi sáng, khoảng từ 6 giờ đến 11 giờ, đặc biệt là trong vòng 3 giờ đầu tiên khi ngủ dậy. Trong hơn 50% các trường hợp, người bệnh có một yếu tố khởi phát như stress, vận động gắng sức, bệnh lý nội khoa nặng, phẫu thuật.
- 3.1.2. Triệu chứng cơ năng: Đau ngực là triệu chứng thường gặp nhất, đau kiểu đè nặng, siết chặt, bóp nghẹt, đau sau xương ức hoặc đau ngực trái, lan lên cổ, hàm dưới, vai trái hoặc bờ trụ tay trái. Trong một số trường hợp, đau có thể lan xuống thượng vị nhưng không bao giờ vượt qua rốn. Cơn đau thường kéo dài hơn 30 phút và kèm theo các triệu chứng như vã mồ hôi, khó thở.
Một số bệnh nhân không có triệu chứng đau ngực mà có các triệu chứng không đặc hiệu khác như: mệt mỏi, hồi hộp, khó thở, buồn nôn, nôn, đau thượng vị, rối loạn tri giác,…
- 3.1.3. Khám lâm sàng: Khám lâm sàng thường không phát hiện bất thường, một số trường hợp có thể nghe thấy tiếng T1 mờ, tiếng T3, T4. Tuy nhiên, khám lâm sàng vẫn quan trọng để loại trừ các nguyên nhân khác gây đau ngực và đánh giá tình trạng toàn thân của bệnh nhân.
3.2. Cận lâm sàng
Để chẩn đoán nhồi máu cơ tim có ST chênh lên, 3 xét nghiệm cần thực hiện ngay khi nghi ngờ bệnh nhân có bệnh cảnh hội chứng vành cấp là điện tâm đồ, men tim và siêu âm tim. Việc thực hiện nhanh chóng các xét nghiệm này giúp chẩn đoán và điều trị kịp thời, cải thiện tiên lượng cho bệnh nhân.
- 3.2.1. Điện tâm đồ: Cần được thực hiện ngay tại phòng cấp cứu, không nên trì hoãn quá 10 phút. Điện tâm đồ là xét nghiệm quan trọng nhất để chẩn đoán NMCT ST chênh lên, và việc thực hiện sớm có thể giúp phát hiện bệnh và bắt đầu điều trị tái tưới máu kịp thời.
Động mạch vành bị tắc cấp hoàn toàn trên thượng tâm mạc sẽ tạo nên hình ảnh ST chênh lên trên điện tâm đồ. Phần lớn các trường hợp nhồi máu cơ tim có ST chênh lên sẽ tiến triển thành nhồi máu có sóng Q. Chuyển đạo ST chênh lên và (hoặc) chuyển đạo có sóng Q giúp xác định vùng nhồi máu cơ tim. Các chuyển đạo xuyên tâm đối của vùng nhồi máu sẽ có hình ảnh ST chênh xuống.
Các thay đổi động học của điện tâm đồ:
* Tiêu chuẩn chẩn đoán nhồi máu cơ tim có ST chênh lên trên điện tâm đồ là: ST chênh lên ở điểm J tại ít nhất 2 chuyển đạo liên tiếp:
* Tại chuyển đạo V2 và V3: Nam <40 tuổi: J ≥ 2.5mm; Nam ≥ 40 tuổi: J ≥ 2mm; Nữ : J ≥ 1.5mm
* Các chuyển đạo khác: J ≥ 1 mm
* Tiêu chuẩn sóng Q bệnh lý trên điện tâm đồ:
* Tại V2, V3: bất kỳ sống Q > 0.02 giây hoặc hình ảnh QS
* Tại ít nhất 2 chuyển đạo liên tiếp nhau có Q ≥ 0.03 giây và sâu ≥ 1mm hoặc hình ảnh QS.
* Tại V1, V2: R>0.04 giây và R/S >1 cùng sóng T dương đồng dạng không có rối loạn dẫn truyền đi kèm.
* Tiêu chuẩn chẩn đoán nhồi máu cơ tim trên bệnh nhân có block nhánh trái hoặc có tạo nhịp thất trái: tiêu chuẩn Sgarbossa, bao gồm:
* ST chênh lên cùng chiều ≥ 1mm: 5 điểm
* ST chênh xuống ngược chiều ≥ 1mm: 3 điểm
* ST chênh lên ngược chiều ≥ 5mm: 2 điểm
* Nếu có ≥ 3 điểm: **chẩn đoán nhồi máu cơ tim** với độ đặc hiệu 90%.
Trên bệnh nhân có nhồi máu cơ tim cấp thành dưới, để tìm xem có nhồi máu thất phải đi kèm không nên đo thêm các chuyển đạo bên phải V3R đến V6R. Tại V4R nếu ST chênh lên ≥ 1mm giúp chẩn đoán nhồi máu cơ tim thất phải, tuy nhiên dấu hiệu này chỉ tồn tại trong 10-12 giờ đầu tiên của nhồi máu.
Hình ảnh nhồi máu cơ tim thành sau có thể phát hiện gián tiếp qua hình ảnh soi gương tại V1, V2, V3: R ưu thế (R/S >1) và ST chênh xuống. Đo thêm V7. V8, V9 để chẩn đoán xác định: V7-V9 có ST chênh lên ≥ 0.5mm.
Phân vùng nhồi máu trên điện tâm đồ dựa vào chuyển đạo có ST chênh lên như sau:
- 3.2.2. Men tim: Xét nghiệm Troponin I và troponin T: để chẩn đoán nhồi máu cơ tim cần ít nhất một mẫu men tim tăng cao trên bách phân vị thứ 99. Nếu mẫu men tim lần thứ nhất âm tính, xét nghiệm mẫu thứ hai sau 4-6 giờ. Nếu hai lần thứ Troponin cách nhau 4-6 giờ đều âm tính thì loại trừ nhồi máu cơ tim cấp.
Trong những trường hợp đau ngực hoặc điện tâm đồ chưa rõ ràng, có thể sử dụng hs Troponin (Troponin độ nhạy cao). Nếu lần xét nghiệm đầu âm tính, thử lại lần hai sau 2-3 giờ. Mức độ tăng Troponin tương quan với mức độ hoại tử khối cơ tim.
CK-MB là một loại men tim tăng 4-8 giờ sau nhồi máu và trở về bình thường sau 48-72 giờ. CK-MB được dùng để chẩn đoán nhồi máu cơ tim tái phát trong giai đoạn bán cấp của nhồi máu cơ tim.
Xét nghiệm men tim được thực hiện cho tất cả bệnh nhân trong giai đoạn cấp nhưng không nên chờ kết quả men tim để bắt đầu điều trị tái tưới máu. Việc điều trị tái tưới máu cần được tiến hành càng sớm càng tốt, không nên trì hoãn vì chờ kết quả men tim.
- 3.2.3. Siêu âm tim: Siêu âm tim giúp hỗ trợ chẩn đoán nhồi máu cơ tim qua hình ảnh rối loạn vận động vùng. Rối loạn vận động vùng trên siêu âm tim biểu hiện ở nhiều mức độ như giảm động, vô động, nghịch động, Ngoài ra, siêu âm tim còn giúp đánh giá chức năng tâm trương và tâm thu thất trái, đánh giá biến chứng cơ học, phát hiện huyết khối bám thành trên vùng nhồi máu và đánh giá chức năng thất phải khi nghi ngờ có nhồi máu thất phải.
Ngoài đo 3 xét nghiệm cần làm ngay là đo điện tâm đồ, xét nghiệm men tim, siêu âm tim, các xét nghiệm khác như chức năng thận, điện giải đồ, lipid máu và các xét nghiệm thường quy khác như công thức máu, đông máu toàn bộ,… nên được thực hiện trong vòng 24 giờ từ khi bệnh nhân nhập viện nhằm đánh giá toàn diện tình trạng người bệnh, làm cơ sở cho các phương pháp điều trị.